La regulación adecuada de la velocidad de infusión intravenosa (i.v.) reduce las complicaciones (p. ej., flebitis o infiltración) asociadas a esta terapia (Gorski, 2023; Gorski et al., 2021). Las velocidades de infusión pueden verse alteradas por cambios en la posición del paciente, flexión de la extremidad que tiene la vía, oclusión o manipulación del dispositivo i.v. y traumatismo venoso. Es esencial un seguimiento frecuente.
Los dispositivos de infusión electrónicos (DIE) mantienen los flujos correctos y la permeabilidad del catéter y evitan un bolo inesperado de infusión i.v. (Gorski et al., 2021). Muchos DIE proporcionan un registro del volumen infundido mientras se administra una cantidad medida de líquido durante un período de tiempo (p. ej., 100 ml/h) utilizando presión positiva. Un sensor electrónico emite una señal de alarma si
cambia la presión en el sistema y se altera el caudal deseado. Incluso si se usa un DIE, usted es responsable de comprobar periódicamente que la bomba funciona y administra la infusión a la velocidad prescrita, o de detectar infiltraciones o extravasaciones en una vía i.v. (Gorski et al., 2021). Los DIE multifuncionales o “bombas inteligentes” tienen un sistema informático integrado con software incorporado que se programa a partir de bases de datos de farmacias clínicas con perfiles específicos de medicación y de unidades de pacientes. La bomba dispone de una alerta sonora y visual cuando el ajuste no coincide con los límites de dosis o
el volumen preseleccionados, lo que ayuda a evitar errores de infusión.

Los dispositivos manuales de control del flujo (con forma de dial o de barril) y los dispositivos mecánicos de infusión sin fuente de energía (dispositivos elastoméricos, bombas accionadas por pistón) pueden utilizarse cuando el control del caudal no es crítico (Gorski, 2023). No se recomienda su uso en lactantes y niños, ya que la precisión no está garantizada (Gorski, 2023).
Los reguladores de caudal, como los dispositivos de control de volumen, suministran pequeños volúmenes de líquido con la ayuda de la gravedad. Los factores mecánicos (p. ej., la altura del recipiente i.v., el tamaño del sistema i.v. o la viscosidad del líquido) afectan a los controladores de gravedad i.v. Se introduce en la cámara un pequeño volumen de solución i.v. (normalmente limitado a 2 h de la solución prescrita) y se regula para su administración. La ventaja de este sistema es que, si se aumenta inadvertidamente la velocidad de la vía i.v., solo se infundirá una pequeña cantidad de solución.
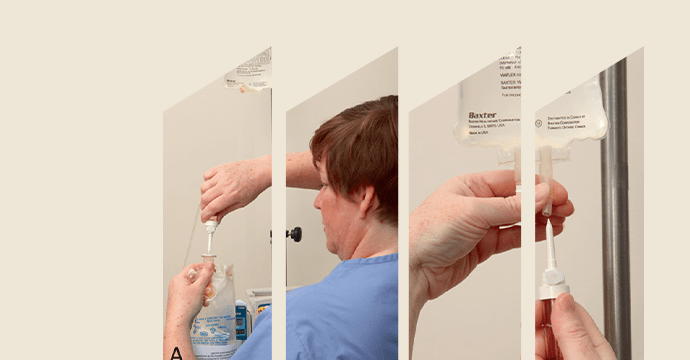
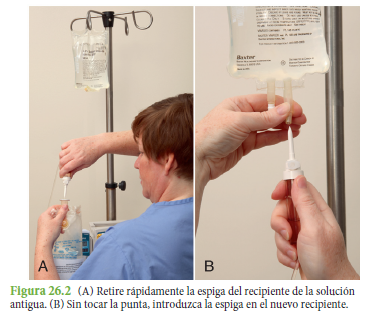
Los pacientes que reciben terapia i.v. requieren periódicamente cambios de soluciones i.v. al final de una infusión, para evitar exceder el tiempo de suspensión de una solución existente, o en medio de una infusión cuando cambia la prescripción para el tipo de solución (Gorski, 2023). Se cambia de recipiente cuando se prescriba una nueva solución o cuando es necesario añadir un recipiente secuencial para no superar el tiempo de espera (Gorski, 2023). El tiempo máximo de espera para la sustitución rutinaria de los recipientes i.v. está establecido por la política y el procedimiento del centro (Gorski, 2023; Gorski et al., 2021). El tiempo máximo de espera se basa en el mantenimiento de una técnica aséptica estricta, en si el sistema permanece cerrado
sin puertos de inyección ni sistemas adicionales, en la estabilidad de la solución o medicación que se infunde y en cuánto durará la solución en el recipiente i.v. (Gorski, 2023).
Un componente importante de la terapia i.v. es el mantenimiento de la integridad del sistema i.v. mediante el uso concienzudo de los principios de prevención de infecciones durante los cambios de sistema utilizando la técnica aséptica sin contacto. Los equipos de administración son el método principal para suministrar soluciones
i.v. a los pacientes. Además, los pacientes pueden tener dispositivos complementarios
(p. ej., filtros o sets de extensión), que se conectan al sistema de administración primario según indique la terapia prescrita. Los sistemas secundarios pueden utilizarse como método para administrar medicamentos junto con la infusión primaria (p. ej., antibióticos). Deben utilizarse conexiones Luer-Lok para evitar la desconexión accidental del sistema (Gorski et al., 2021). Siga la política y los procedimientos del centro para conocer los requisitos específicos. Las políticas de cambio de sistemas para nutrición parenteral y sangre o hemoderivados tienen criterios específicos independientes.
Nomas de seguridad
■ Utilice una técnica aséptica estricta utilizando la técnica aséptica sin contacto recomendada por el INS (2021) cuando cambie una solución o un sistema i.v.
■ Administre las soluciones i.v. con cuidado. Las soluciones isotónicas pueden provocar un mayor riesgo de sobrecarga de líquidos en pacientes con enfermedad renal o cardíaca, las soluciones hipotónicas pueden empeorar un estado hipotensivo y las soluciones hipertónicas irritan las venas y pueden aumentar el riesgo de insuficiencia cardíaca y edema pulmonar.
■ Siempre que sea posible, programe los cambios de sistema i.v. cuando llegue el momento de colgar un nuevo recipiente i.v. para minimizar la apertura dentro del sistema.
■ Si el sistema i.v. o la bolsa i.v. se dañan, gotean o se contaminan, deben cambiarse, independientemente del programa de cambio de solución o de sistema.
Delegación
La habilidad de manipular los caudales i.v. y cambiar las soluciones y sistemas no puede delegarse en el personal auxiliar (PA). La delegación en enfermeras varía según la Nurse Practice Act de cada estado. Instruya al PA para que:
■ Informe cuando suene la alarma del DIE o un recipiente i.v. esté a punto de terminarse.
■ Comunique cualquier indicación de molestias del paciente
relacionadas con la infusión, como dolor, quemazón, hemorragia
o hinchazón.
■ Informe de cualquier enturbiamiento o precipitado en la solución
i.v.
■ Notifique cualquier fuga del sistema i.v.
■ Informe si el sistema se ha contaminado (se cae al suelo).

Equipamiento
■ Esparadrapo.
■ Etiqueta para la solución o el sistema.
■ Guantes limpios.
■ Bolsa de solución i.v. y sistema de administración adecuado.
Regulación de la velocidad de infusión
■ Reloj con pantalla digital o segundero.
■ Calculadora, papel y lápiz.
■ DIE o regulador del caudal.
Cambio de solución i.v
■ Solución i.v. según la prescripción.
Cambio de sistema i.v
■ Torundas con antiséptico (preferiblemente solución de gluconato de clorhexidina o alcohol al 70%).
■ Set de sistema i.v. por micro- o macrogoteo, según proceda.
■ Dispositivo adicional según sea necesario (p. ej., filtros, sistema de extensión o conector sin aguja).
■ Para infusiones intermitentes: sistema de extensión intermitente, jeringa de 3 a 5 ml llena de cloruro sódico al 0,9% sin conservantes (suero fisiológico), sistema de extensión corto (si es necesario) y tapa de inyección.
Registro e informes
■ Registre la solución i.v. (y los aditivos), si se cambia la solución, el volumen del recipiente, la velocidad de infusión en gotas por minuto (gtt/min) o mililitros por hora (ml/h), y la integridad y permeabilidad del sistema. Utilice una hoja de flujo de terapia de infusión para soluciones parenterales según la política del centro.
■ Si utiliza un DIE, documente el tipo y la velocidad de infusión, y el número de identificación del dispositivo.
■ Registre el cambio de tubo o el lavado del catéter, con la solución, el volumen y la concentración, y la velocidad de la infusión recién establecida.
■ Registre la respuesta del paciente a la terapia y los resultados inesperados.
■ Registre la comprensión del paciente y del familiar cuidador para seguir las instrucciones.
■ Informe al personal de enfermería entrante del tipo y velocidad de infusión y del volumen restante, así como del motivo del cambio de solución i.v. (si procede).
■ Informe al médico de cualquier complicación relacionada con la infusión, complicaciones en el sitio de la vía i.v., intervenciones y respuesta al tratamiento.