Los principios del tratamiento de los pacientes con úlceras por presión (UPP) incluyen la reducción o eliminación de la causa del deterioro de la piel y un tratamiento que favorezca la cicatrización. Conozca los riesgos del paciente de desarrollar una UPP. Las herramientas de evaluación de heridas, como la Wound Assessment Tool de Bates-Jensen (BWAT) (Bryant y Nix, 2016) y la Pressure Ulcer Scale for Healing (PUSH),
pueden ayudar a determinar los objetivos de tratamiento individuales para diferentes UPP.
El mejor entorno para la cicatrización de heridas es húmedo y sin tejido necrótico ni infección. Cuando una herida esté contaminada con restos, tejido necrótico o drenaje abundante, utilice un limpiador (p. ej., suero fisiológico) que no sea citotóxico para el tejido sano. Si el tejido de la herida está desvitalizado, consulte con el médico del paciente para considerar la posibilidad de realizar un desbridamiento, que es la extirpación del tejido desvitalizado. La elección del tipo de desbridamiento depende del estado general del paciente, del estado de la herida y del tipo de tejido desvitalizado (Wound, Ostomy and Continence Nurses Society [WOCN], 2016a).
Elija los apósitos en función de las características del lecho de la herida (Bryant y Nix, 2016). El tipo de apósitos necesarios será diferente a medida que cambien las características de la UPP; la evaluación frecuente de la herida es clave. Las categorías de apósitos para heridas que se pueden utilizar en el tratamiento de las UPP incluyen películas transparentes, hidrocoloides, hidrogeles, espumas, alginatos cálcicos, gasas y apósitos antimicrobianos. En el caso de las UPP más extensas, el tratamiento de la herida con presión negativa puede ser más eficaz para facilitar la cicatrización y recoger el líquido de la herida (Netsch, 2016).
Normas de seguridad
■ Coloque a los pacientes para redistribuir la cantidad y la duración de la presión, a fin de evitar lesiones tisulares isquémicas. La aparición de úlceras por presión (especialmente en estadios 3 y 4 y cualquier úlcera no estadificable) en un entorno asistencial constituye un acontecimiento grave de notificación obligatoria.
■ Limpie a los pacientes con incontinencia fecal o urinaria lo antes posible.
■ Utilice abordajes para minimizar el cizallamiento: levante las sábanas al recolocar a los pacientes y eleve la cabecera de la cama no más de 30° (a menos que esté médicamente contraindicado) (WOCN, 2016a).
Delegación
La destreza para tratar las UPP y los cambios de apósito no puede delegarse en el personal auxiliar (PA). Instruya al PA para que:
■ Informe inmediatamente de cualquier cambio en la integridad de la piel, dolor, fiebre o secreción de la herida.
■ Informe de cualquier posible contaminación del apósito existente, como incontinencia del paciente o desprendimiento del apósito.
Colaboración
■ Planifique un cambio de apósito con el equipo de tratamiento de heridas para evaluar juntos el estado de la herida y determinar la eficacia del plan de tratamiento.
Equipamiento
■ Equipo de protección individual: guantes limpios. Opción: Gafas, pantalla facial y bata de protección.
■ Guantes estériles (opcional).
■ Bolsa de plástico para desechar los apósitos.
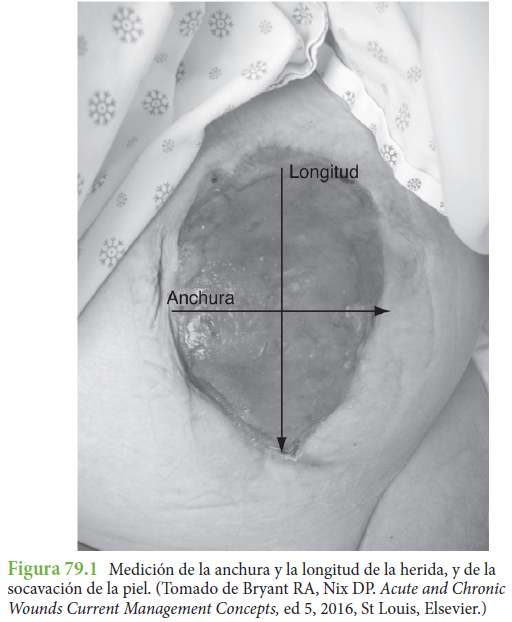
■ Dispositivo de medición de heridas.
■ Aplicadores estériles con punta de algodón (consulte la política del centro para usar aplicadores estériles).
■ Suero fisiológico o agente limpiador (según prescripción).
■ Agente o solución tópica (según prescripción), como un desbridante enzimático o un antibiótico.
■ Apósito de elección en función de las características de la herida.
■ Barrera cutánea; por ejemplo, barrera líquida o Stomahesive.
■ Esparadrapo hipoalergénico (si es necesario).
■ Jeringa de irrigación (opcional).
■ Escala para evaluar la cicatrización de heridas.


